New Mexico genehmigt Master of Science in Anästhesie-Programm an der UNM
Epilepsie Durchbruch
UNM-Ärzte leisten Pionierarbeit bei der Verwendung von responsiver Hirnstimulation zur Behandlung von Krampfanfällen bei Teenagern in Rio Rancho
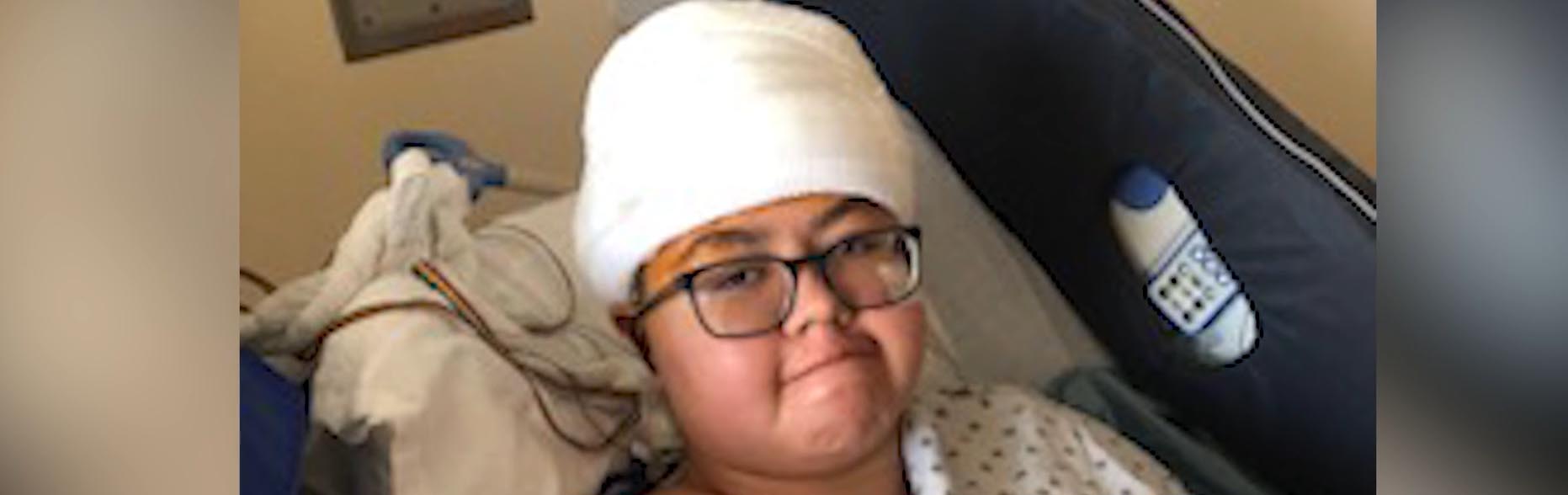
Nizhoni Begay hat den größten Teil ihres Lebens damit verbracht versucht, ihre fokalen epileptischen Anfälle mit einer Reihe starker Medikamente zu kontrollieren, von denen viele starke und unangenehme Nebenwirkungen haben.
Anfang dieses Jahres unterzog sich der Teenager aus Rio Rancho einer Reihe von Eingriffen Das Krankenhaus der Universität von New Mexico ein Gerät in ihr Gehirn zu implantieren, das in der Lage ist, den Beginn eines Anfalls zu erkennen und ihn mit einem elektrischen Stromstoß zum betroffenen Gewebe zu unterbrechen.
Responsive Neurostimulationsgeräte (RNS) werden seit fast einem Jahrzehnt zur Behandlung von Epilepsie eingesetzt, aber Nizhonis Operation war das erste Mal, dass einem pädiatrischen Patienten in New Mexico eines implantiert wurde.
„Wir verwenden es für Menschen mit Anfällen, die von mehr als einer Stelle im Gehirn ausgehen oder von einer Stelle, die nicht entfernt werden kann, weil dies ein Defizit verursachen würde“, sagte Michael Kogan, MD, Assistenzprofessor an der UNM Klinik für Neurochirurgie der zusammen mit seinem Kollegen James Botros, MD, das Gerät implantierte. In den kommenden Monaten werden die Ärzte den Strom für maximale Wirksamkeit anpassen.
Für Nizhoni, 17, und ihre Eltern, Michael und Nina Begay, bietet das RNS-Implantat die verlockende Möglichkeit der Linderung nach Jahren der Suche nach einer wirksamen Behandlung.
„Das gibt mir Hoffnung“, sagt Nina. „Wir haben Medikamente durchgemacht. Wir haben Gehirnresektionen durchgemacht. Das gibt mir Hoffnung, dass sie die richtige Einstellung finden werden. Ich weiß nur, dass es ein Prozess sein wird – für sie und für uns.“
Nizhoni – deren Name auf Diné „Schönheit“ bedeutet – hatte ihren ersten Anfall als Kleinkind, als die Familie in Crownpoint, NM, auf der Navajo-Nation lebte. „Wir wussten nicht einmal, dass es ein Anfall war“, sagt Nina. "Sie würde aufhören und einfrieren." Ein MRT führte zur Diagnose einer Epilepsie, die wahrscheinlich durch einen Schlaganfall im Mutterleib verursacht wurde.
Als Nizhoni in der dritten Klasse war, zog die Familie nach Rio Rancho und sie fing an, UNM-Ärzte aufzusuchen. Im Laufe der Jahre probierten sie verschiedene medikamentöse Therapien aus, um die Anfälle zu kontrollieren. „Sie hatte viele, viele Medikamente bekommen und ihre Anfälle nahmen tatsächlich zu“, sagte Nina.
Nizhonis Anfälle, die ihren Ursprung im motorischen Kortex auf der linken Seite ihres Gehirns haben, dauern 10 bis 20 Sekunden. „Ihre rechte Seite ist betroffen“, sagte Nina. „Ihr rechter Arm geht nach oben und wird wirklich steif. Ihr Bein wird auch hochkommen und auch zittern oder einfach nur steif sein.“
Danach: „Manchmal kommt sie daraus heraus und sie kann gehen, und manchmal kann es fünf Minuten dauern, und manchmal kann es 30 Minuten dauern, bis sie zu ihrem normalen Selbst zurückkehrt. Es hängt wirklich von der Stärke des Anfalls ab, den sie zu diesem Zeitpunkt hat.“
Nizhoni bleibt während der qualvollen Anfälle bei Bewusstsein. „Abhängig von der Steifheit und Stärke wird es weh tun“, sagte sie. „Aber es kommt und geht.“
Im Jahr 2018 wurde Nizhoni im Kinderkrankenhaus Colorado operiert, um einen kleinen Teil des Gewebes an der Stelle in ihrem Gehirn zu entfernen, an der die Anfälle ihren Ursprung hatten.
„Sie konnten nicht viel herausnehmen“, sagt Nina. „Es war 50-50, ob es funktionieren konnte oder nicht. Wir haben tatsächlich eine Verbesserung gesehen, bei der sie länger ohne Anfälle auskommen konnte, aber sie hatte immer noch viele nächtliche Anfälle.“
Als klar wurde, dass Nizhoni zu den etwa 30 Prozent der Patienten gehörte, deren Anfälle nicht durch Medikamente kontrolliert werden können, erfuhren die Begays von einem Mitglied ihrer Epilepsie-Selbsthilfegruppe von RNS und brachten es mit UNM-Ärzten, darunter Botros, Kogan, zur Sprache und Aaron Cardon, MD, ein auf pädiatrische Epilepsie spezialisierter Neurologe.
„Sie kamen zu mir und fragten nach dieser RNS-Neuromodulation, um die Anfälle zu überwachen und sie mit elektrischem Strom zu unterbrechen“, sagte Cardon. „Wir können Anfälle in Echtzeit unterbrechen, wenn wir den Epilepsieherd des Patienten finden. Wir wissen seit mehr als 50 Jahren, dass wir Anfälle stoppen können, wenn wir an diesen Stellen Schocks abgeben.“
Nizhoni war eine Kandidatin für RNS, weil ihr Zustand refraktär war, was bedeutet, dass sie zwei oder mehr medikamentöse Behandlungen nicht bestanden hatte. „Die meisten Patienten nehmen zu diesem Zeitpunkt ihrer Bewertung drei oder mehr Medikamente plus Notfallmedikamente ein“, sagte Cardon. Nizhoni war auf fünf verschiedenen Drogen.
Das RNS-Verfahren ist invasiv und beinhaltet das Entfernen eines Teils des Schädels, um dünne Elektroden in das Gehirn einzuführen. „Unser Ziel beim Angebot dieser Therapien ist eine bessere Anfallskontrolle“, sagte er. „Die Patienten sind motiviert, weniger Medikamente und Nebenwirkungen zu wollen.“
Doch bevor die RNS-Implantation erfolgen konnte, mussten die Ärzte von Nizhoni den geschädigten Bereich ihres Gehirns mithilfe eines Verfahrens namens Stereoelektroenzephalographie (sEEG) punktgenau identifizieren. Das Verfahren beinhaltete die Platzierung mehrerer Elektroden in ihrem Gehirn, um den Beginn von Anfällen zu erkennen – die erste Anwendung bei einem pädiatrischen Patienten in New Mexico.
„Wenn der Neurologe die EEG-Informationen überprüft, kann er sehen, welche Elektroden die Anfallsaktivität am frühesten erkennen“, sagte Kogan. „Damit können sie die Ausbruchszone triangulieren.“
Nizhoni musste eine Woche mit den implantierten Elektroden im Krankenhaus bleiben und auf einen Anfall warten. „Es war unangenehm“, erinnert sie sich. Nachdem die Ärzte bestätigt hatten, dass sie einen Anfall erlitten hatte, und den Ort der Anfallsaktivität überprüften, planten sie die RNS-Implantation.
Kogan sagt, dass die Wirksamkeit von Operationen zur Entfernung von beschädigtem Hirngewebe mit der Zeit nachlässt.
„Ihre Kontrollrate ist in den ersten sechs Monaten am höchsten“, sagt er. „Bei RNS bewegt sich die Kurve in die entgegengesetzte Richtung, wo es zunächst nicht so effektiv ist, aber im Laufe der Zeit, wenn es lernt, effektiver wird. Es ist wirklich ein nettes Werkzeug im gesamten Arsenal der Behandlung von Anfällen, die mit anderen Mitteln nicht behandelt werden können.“
Nizhoni wurde mit einem speziellen Laptop nach Hause geschickt, der die elektrische Aktivität ihres Gehirns aufzeichnet. Jeden Tag führt sie einen speziellen Zauberstab über ihre Kopfhaut, der die Daten hochlädt, die später von Cardon überprüft werden können, der die elektrische Intervention entsprechend anpasst.
Für Nizhoni bin ich sehr optimistisch, dass eine zielgerichtete intrakranielle Therapie die effektivste Behandlung für sie sein wird.
„Für Nizhoni bin ich sehr optimistisch, dass eine gezielte intrakranielle Therapie die effektivste Behandlung für sie sein wird“, sagte er.
UNM-Neurologen und Neurochirurgen haben zwei offene Studien, um die Verwendung von RNS bei fokalen pädiatrischen Epilepsiepatienten und bei Patienten über 12 Jahren mit hartnäckiger primär generalisierter Epilepsie zu untersuchen, sagte Cardon.
Ein Senior bei Santa Fe Indianerschule, wo ihr Vater Sozialkunde unterrichtet, plant Nizhoni, die zu besuchen Institut für indianische Kunst nach dem Abitur im nächsten Frühjahr und freut sich auf eine bessere Lebensqualität.
„Sie sind belastbare und wunderbare Menschen“, sagt Cardon über Nizhoni und ihre Eltern. „Sie nähern sich mir mit Demut, aber ewigem Optimismus. Ich bin einfach so beeindruckt, dass sie immer noch mit uns zusammenarbeiten und das Beste für sie suchen. Sie springt einfach immer wieder zurück und macht weiter.“


